El líquido cefalorraquídeo (LCR) de un paciente con sospecha de meningitis es la muestra clínica de mayor prioridad en un laboratorio de microbiología clínica. La toma debe realizarse con las máximas condiciones de asepsia, para evitar la contaminación de la muestra, y ésta no debe ponerse nunca en contacto con antisépticos o desinfectantes.
El diagnóstico microbiológico de los síndromes neurológicos bacterianos y víricos, para ser útil en el tratamiento del paciente, requiere rapidez, ya que se trata de cuadros agudos de evolución rápida. En este sentido, el algoritmo diagnóstico que utilizaremos dentro del programa PDT precoz está sintetizado en la siguiente figura:
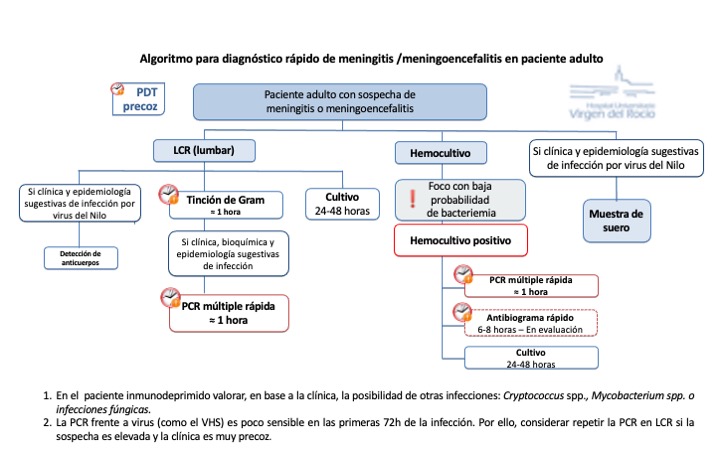
Para el diagnóstico de las meningitis bacterianas, es aconsejable realizar al mismo tiempo de la toma de LCR la toma de muestras de hemocultivos (ver enlace-sepsis/shock séptico). La tasa de positividad del hemocultivo varía en base al agente causal, siendo del 75% para la meningitis neumocócica, 40-60% para la meningocócica, y del 50-90% para la meningitis causada por Haemophilus influenzae. Adicionalmente, en caso de sospecha de meningoencefalitis vírica, se recomienda la toma de sangre para la obtención de suero a fin de poder realizar estudios serológicos.
*Tabla* Puntos clave sobre el programa PDT precoz en pacientes con meningitis/meningoencefalitis:
| 1. No todos los estudios moleculares en muestras de LCR son urgentes. En aquellos casos en los que se quiera descartar la presencia de virus en pacientes con encefalitis crónica u otro tipo de encefalopatía, se realizarán estudios moleculares de rutina. |
| 2. Las técnicas moleculares rápidas no deben solicitarse como control de tratamiento, ya que al detectar ADN, puede que ya no existan microoganismos viables y la infección esté resuelta, pero la PCR seguirá detectando la presencia de material genético. |
| 3. Las técnicas moleculares rápidas no deben solicitarse para realizar barridos microbiológicos, ya que cuanto menor sea la probabilidad pre-test, mayor será la probabilidad de obtener un resultado falso positivo. |
| 4. En el programa PDT precoz no se incluye la meningitis nosocomial, ya que, hasta la fecha, no existen técnicas moleculares rápidas para este síndrome infeccioso. |
Bibliografía:
- van Ettekoven CN, van de Beek D, Brouwer MC. Update on community-acquired bacterial meningitis: guidance and challenges. Clin Microbiol Infect. 2017; 23(9):601-606. doi: 10.1016/j.cmi.2017.04.019.
- van de Beek D, Cabellos C, Dzupova O et al. ESCMID guideline: diagnosis and treatment of acute bacterial meningitis. Clin Microbiol Infect. 2016; 22 Suppl 3:S37-62. doi: 10.1016/j.cmi.2016.01.007.
- Tansarli GS, Chapin KC. Diagnostic test accuracy of the BioFire® FilmArray® meningitis/encephalitis panel: a systematic review and meta-analysis. Clin Microbiol Infect. 2020; 26(3):281-290. doi: 10.1016/j.cmi.2019.11.016.
- Aksamit AJ. Chronic Meningitis. N Engl J Med. 2021; 385(10):930-936. doi: 10.1056/NEJMra2032996.